|
編輯組
吳香達 醫師整理 抹片,現今仍然是一個最有效預防子宮頸癌的方法。 美國與台灣,自從抹片篩檢普及率提升後,子宮頸癌的死亡率已大幅下降。美國疾病預防中心於2012年更新2003年的子宮頸癌篩檢建議,大部分內容與美國癌症學會、美國陰道鏡與子宮頸病理學會、美國臨床病理學會相似。 美國疾病預防中心的建議
美國癌症學會也於2012年更新了2002年的舊建議,與美國陰道鏡與子宮頸病理學會、美國臨床病理學會聯合討論後,提出新意見,內容涵蓋篩檢適合年齡、追蹤期處理、人類乳突病毒檢測的可行性、接種子宮頸疫苗後的篩檢策略。 美國癌症學會的建議
美國陰道鏡與子宮頸病理學會的建議
病人的抹片呈陰性,但HPV呈陽性,接下來,可考慮2種選項:
名詞中英對照 抹片 pap smear 子宮頸癌 cervical cancer 美國疾病預防中心 US Preventive Services Task Force, USPSTF 美國癌症學會 American Cancer Society, ACS 美國陰道鏡與子宮頸病理學會 American Society for Colposcopy and Cervical Pathology, ASCCP 美國臨床病理學會 American Society for Clinical Pathology, ASCP 人類乳突病毒檢測 human papillomavirus test 子宮頸上皮細胞內癌前病變第2級以上 cervical intraepithelial neoplasia of grade 2 or higher,CIN2+ 參考資料
0 評論
編輯組
乳房手術方式 絕大部分的乳癌患者都需要接受手術治療,主要手術的有兩大類:
乳房手術前,必須考量下列四點:
乳房保留手術 乳房保留手術,分成兩種:
乳房保留手術後可不做放射線治療的人:
乳頭保留手術 美國喬治城大學醫學中心於整形與重建手術期刊11月號發表研究指出,乳癌患者選擇乳頭保留切除術的安全性與傳統乳房切除手術相同。有越多的乳癌婦女進行乳房手術時,選擇割除有病組織,保留乳房外觀,包含皮膚、乳頭與乳暈。 全乳房切除手術 全乳房切除手術,切除整個乳房,包括乳頭。分成3類:
乳房重建手術 乳房重建手術可以在全乳房切除手術時同時做,也可以在乳房手術切除一段時間後再施行。重建的方式包括植入鹽水袋、矽膠及皮瓣轉移。至於採取何種乳房重建方式,則需根據乳房所需的大小、形狀及病人本身體型、身體狀況,以及有無內科的疾病來決定。 淋巴根除手術 要正確的知道腋下淋巴結是否轉移,通常的做法會執行腋下淋巴根除手術。另一種是摘取一些少數的淋巴結,這種手術稱哨兵淋巴結採樣,可減少腋下淋巴根除手術的併發症。腋下淋巴根除手術將腋下淋巴結盡可能的清除乾淨,因此副作用比哨兵淋巴結大。不是所有的病患皆需要接受淋巴根除手術,例如0期的乳癌就不需接受淋巴根除手術。癌細胞若是已轉移至淋巴結,癌細胞就有較高的機會經血液轉移至其他器官。因此,淋巴結的根除手術會降低乳癌的復發率以及延長病患的存活率。 哨兵淋巴結摘除術 哨兵淋巴結是指乳癌轉移時的第一個侵犯的淋巴結。可以利用放射線物質或染劑(Tc-99m labeled sulfur colloid或 methylene blue dye)注射在乳暈或腫瘤附近,以同位素接受器探頭或目視藍色染料聚集位置定出哨兵淋巴結的存在。哨兵淋巴結若含有癌細胞,則病患需接受腋下淋巴結根除手術。反之,若哨兵淋巴結沒有癌細胞,則不需要接受腋下淋巴結根除手術。但意見未真正一致,直到2012年3月,美國西雅圖癌症中心,華盛頓大學,Benjamin Anderson醫師,在第17屆國家綜合癌症網年會指出美國醫學院外科癌症組已發現乳癌病人,哨兵淋巴結有輕微侵犯,1-2個陽性,不必做腋下淋巴摘除。也可以說,哨兵沒問題,便不需進一步做腋下淋巴摘除。 這次發現,建議早期乳癌,有輕微侵犯淋巴結,可省去腋下淋巴結摘除。因為無論有無做腋下淋巴結摘除,病人的預後,效益相似。明白一點說,乳癌屬於早期(T1或T2),只有1~2個陽性的哨兵淋巴結,已做了乳房保留手術,已做全乳房放療,和未接受過術前化療的病人,都可只做哨兵淋巴結切片。 目前仍認為這兩種摘除術的復發及存活率無顯著差異,唯腋下淋巴結根除手術的併發症較哨兵淋巴結根除手術嚴重。副作用一般包括皮膚、手臂的麻木感,肩膀及手臂的活動範圍受限,還會產生水腫的現象。水腫為最常見的副作用,但不至於造成上臂無法活動,併發症的發生率在腋下淋巴結根除手術約佔10%;在哨兵淋巴結採樣約5%。這類合併症影響了生活的品質。 避免水腫的方法:
全身性治療 乳癌早期,癌細胞還是可以透過血液轉移到其他組織,轉移時病患並不會有任何症狀。因為早期腫瘤移轉細胞太小,也無法藉由一般的影像學檢查或理學檢查發現。因此,使用藥物治療癌細胞藉由口服或注射的方式稱為全身性治療。全身性治療根據藥物的不同分成三大類,包括化學治療、荷爾蒙治療、單株抗體治療。荷爾蒙治療通常對荷爾蒙受體陽性的乳癌有效;單株抗體治療只對腫瘤為HER-2陽性的患者有效。舉例來說,若是荷爾蒙受體為陽性,通常需要接受荷爾蒙治療;若腫瘤為HER-2陽性且大於1公分或合併淋巴結轉移,需要接受單株抗體治療;化學治療則根據腫瘤大小、腫瘤分化程度以及有無淋巴結轉移來決定。若病患的荷爾蒙受體為陰性、HER-2也為陰性,則全身性治療的方式只能選擇化學治療。 全身性治療執行在手術前後,有不同的名稱,分成輔助性治療及新輔助性治療。輔助性治療就是在手術切除腫瘤後藉由藥物去除無法偵測但已轉移至乳房之外的癌細胞。腫瘤細胞非常小或是分化極為良好,可以不做輔助性治療。若全身性治療執行在手術之前稱新輔助治療,此種治療方式是希望在手術前,將腫瘤體積減小以便施行乳房保留手術。另外若是病患的乳癌已轉移至全身,全身性治療則為最適合的治療方式。 化學治療 化學治療藥物是指對於癌細胞具有毒性,能消滅癌細胞的藥物。通常經由靜脈注射或是口服使用。乳癌的控制可用單一處方或是混合性處方。根據過去30年臨床研究顯示,化學治療有相當大的療效。目前臨床上使用的原則分成HER2陽性腫瘤、HER-2陰性腫瘤給予不同的處方。通常化學治療會給予幾個治療的週期,輔助性的化學治療需要3~6個月的治療時間。 不同化學治療的藥物有不同的副作用: 1. 有心臟的毒性,但是對於過去無心臟病史的病患而言是少見的。因此,有心臟病史的病人必須事先告知醫師,以便醫師在給予藥物如常用的小紅莓(adriamycin)之前,安排心臟功能的檢查。 2. 暫時性的副作用: 食慾不振。 噁心、嘔吐。 四肢無力。 味覺的改變。 毛髮的脫落。 3. 停經: 暫時性或永久性。對於生育年紀的婦女,因化學藥劑可能造成更年期提早來臨或不孕,尤其是年紀越大之婦女越容易受到影響。但是化學治療時仍可能懷孕,對胎兒造成影響,因此病患應做避孕的措施。 4. 血球減少是最常見的副作用: 白血球數目降低,增加感染的機會。 血小板數目降低,增加出血、淤青的現象。 紅血素降低,導致身體虛弱。 目前已有良好的藥物可改善噁心、嘔吐,也有良好的藥物可改善紅血球及白血球的降低,可根據狀況來使用。 荷爾蒙療法 雌激素大部分由卵巢分泌,此外婦女的脂肪組織及腎上腺也會分泌雌激素。有些乳癌細胞受雌激素作用後,生長速度會變快。目前有許多方法可以降低雌激素的作用。應用在乳癌的治療,有兩種抗雌激素藥物:
特別注意這兩種療法對荷爾蒙受體陽性的乳癌患者才有效。在手術之後給予荷爾蒙療法,能降低乳癌的復發率。對已轉移至其他部位而且荷爾蒙受體為陽性的患者也可給予此種治療方式。新近發現,這類治療方式,還能減低對側乳房受體為陽性的復發率。 第一種抗雌激素藥物,Tamoxifen是最常使用的抗雌激素藥物。在病患手術之後建議要持續使用5年,可以有效的減少荷爾蒙受體陽性的患者復發的機會,也可使用在轉移性的乳癌患者。但是Tamoxifen會引起更年期不適的症狀,包括燥熱、出汗、陰道乾澀以及情緒上的改變。一般大部分病人都可以接受。 Tamoxifen有兩種較嚴重的副作用:
第二種可以降低雌激素數量的藥物是芳香酶抑制劑,包括anastrozole(arimidex)、letrogole(femara)、exemestane (aromasin),可降低更年期婦女雌激素產生之數量,最主要是經由芳香酶作用,抑制雄性素轉變為雌激素。但是無法抑制卵巢所分泌的雌激素數量,因此只適合用在停經後的婦女。這類藥物比Tamoxifen的副作用少,造成子宮內膜癌和降低血管栓塞的機率很少,但是仍有骨質疏鬆及關節疼痛的副作用。目前,對於更年期乳癌患者荷爾蒙療法首選為芳香酶抑制劑,而非Tamoxifen。 荷爾蒙治療之原則 荷爾蒙治療在以往都是使用Tamoxifen,最近則有芳香酶抑制劑可以降低雌激素的量,特別是在停經後的婦女,因此目前荷爾蒙治療的方式更多元化。也根據停經的前後而有不同。
單株抗體治療 Trastuzumab(Herceptin),是對抗HER2+的乳癌細胞,可以使用在手術後的輔助治療或是手術前的新輔助治療,也可使用在已轉移的乳癌患者。主要副作用為心臟受損,因此在合併使用其他化學治療時要特別注意,尤其是小紅莓(adriamycin)。第二種單株抗體Bevacuzumab(Avastin)能抑制血管新生,使用在已轉移的乳癌患者,通常會合併化學治療和紫杉醇Taxol。能減少腫瘤細胞新生的血管,因為這些新生的血管會提供給腫瘤細胞養分進而促進乳癌生長。Avastin能減少腫瘤細胞新生的血管,抑制腫瘤生長。 美國印地安納大學Kathy Miller教授表示,Pertuzumab與Trastuzumab的臨床評估試驗(CLEOPATRA),在針對2008年2月至2010年7月,陽性第二型人類表皮生長因子接受器,HER2+,乳癌病人,共808位。比較標準化療,併用docetaxel與trastuzumab,與額外再加入pertuzumab,效果差異的結果。併用docetaxel、trastuzumab與pertuzumab,存活期最長。 Pertuzumab是一種抗HER2的單株抗體,能辨認HER2的抗原定位,預防接受器的雙聚體化,並阻止接受器的活化,進而控制癌細胞的增生。 只併用docetaxel與trastuzumab,藥物回應率與無惡化存活期為69%與12.4個月;若併用docetaxel、trastuzumab與pertuzumab,效果改善,分別為80%與18.5個月,存活期延長。 放射線治療 放射線治療是使用高能量的射線或粒子去破壞在乳房、胸壁或淋巴結的癌細胞。原則上放射治療的範圍越小越好,因此目前的觀念傾向局部乳房的照射,是乳癌的局部治療工具,通常有兩種主要形式:
放射線治療範圍必須根據下列兩點:
此外手術當中,在病灶切除後的空間以及鄰近危險組織,給低能量的放射治療,也是降低復發的局部治療。這種手術中的放療(intraoperative radiotherapy),只用在做過乳房保留手術接受過整個乳房的放療後再有局部復發的病人。雖估有5年以上的歷史,結果不錯,唯病人太少,仍未有結論。 今年,第8屆在歐洲維也納召開的乳癌大會報導,乳管原位癌的病人手術後,5年內,局部復發風險高。放療可降低乳癌,侵犯性與原位癌的復發風險達50%,而且持續效果超過15年。 這項由歐洲癌症研究與治療組織(EORTC)所完成的研究,有1010位參加,來自13個國家,從1986年起,所有人都做過乳管原位癌完全切除:503位不再接受局部治療(控制組);507位接受全乳房放療。追蹤到去年4月為止,長達15.8年。 結果,15年內原位癌復發率,放療組與控制組,分別為7.5%與14.9%;侵犯性癌復發率,兩組分別為9.8%與15.5%。若沒有術後放療,1/3病人會出現局部復發,而且1/2的病人會是侵犯性。 放射線的副作用包括水腫、乳房脹痛,皮膚在日光浴之後的變化,身體虛弱。通常乳房組織及皮膚的變化會持續6~12個月,一部份病人乳房會變的較小、變硬,有的甚至會脹痛。 乳癌後的問題處理 2011年美國乳癌研討會報導,有些乳癌存活的婦女,常常有持續疼痛、疲累、淋巴水腫、認知困難、睡眠障礙等問題,困擾長達數年。新近的治療,還包括因陰道症狀,而影響了性功生活;糖尿病和骨質疏鬆症,風險的增高;以及,少數婦女則會有心血管疾病。 這些問題,需以整合性,包括內科和精神科的治療方式來解決。例如:認知行為治療能緩解憂鬱與失眠;運動和瑜珈能消除疲勞。 在所有的副作用中,認知困難最常見。乳癌存活者,有25-30%會有此問題,導致無法同時做多樣工作,此外,學習新的事物也有困難。至於陰道乾澀與其他婦科症狀,現有的治療方式包括:陰道用雌激素、藥物、雌激素環,唯效果不一,意見也分歧。Ganz醫師表示,如果病人是用tamoxifen,則可以使用陰道雌激素,包括藥片、藥膏,和陰道用雌激素環,這些方式,經由血液吸收的劑量很低。如果是用芳香酶抑制劑,則需要監控體內的雌素二醇值,除非是有嚴重的尿道感染,用陰道用雌激素,看法尚未一致。 美國婦產科學會,針對術後乳癌病人的照護,建議如下:
我們的意見 乳癌的發生率,在女性癌病中成長最快,97-98年的發生數,從8,136人增為8,926人,發生率從56.1增為59.9(每10萬人),在10大癌症中,增幅最大;100年的死亡人數有1,852人,死亡率為11.6(每10萬人)。根據國健局的統計,94-98年乳癌第I-IV期的5年存活率,分別為95.5%、89.1%、70.6%與25.2%。 政府制定的乳癌篩檢年齡,也從原來的50歲開始,下降到40歲後,希望到102年,篩檢人數能達到58萬位,在可見的往後幾年,乳癌的發生率還會增加。比例上,原位癌和早期癌應會比侵犯癌多,而且這種距離應該越拉越大。 在乳癌種類的盛行趨勢上,美國國家癌症研究所預估,到2016年止,陰性雌激素接受器乳癌發生率,則會從每10萬人有43位,下降至38位;陽性雌激素接受器乳癌發生率,則會從每10萬人有158位,增加至166位,由此可知,併用docetaxel、trastuzumab與pertuzumab的治療方式,將更形重要。此外,在評估侵犯性乳癌,第二型人類表皮生長因子接受器(HER2),建議採用免疫化學染色法(IHC)或螢光原位雜交(FISH),而不建議採用乳癌基因檢測(Oncotype DX test),以免有過高的假陰性,易造成標靶治療決策上的混淆。 乳癌的治療,雖然有一些規範,很顯然地,應該有一些個別的考慮。當您找到一位您很相信的醫生,跟您的醫生討論您的想法,醫生應該在治療的原則內,同時考慮到病人的心理因素,並在一個好的治療團隊協助下,尋找一個最好的方法。 名詞中英對照 非侵犯性乳癌 noninvasive breast cancer 侵犯性乳癌 invasive breast cancer 葉狀原位癌 lobular carcinoma in situ, LCIS 乳管原位癌 ductal carcinoma in situ, DCIS 紅斑性狼瘡 systemic lupus erythematosus, SLE 哨兵淋巴結 sentinel lymph node 單株抗體 monoclonal antibody 荷爾蒙受體 hormone receptor 放射線治療 radiation therapy 小紅莓 adriamycin 紫杉醇 Taxol 芳香酶抑制劑 aromatase inhibitor 美國預防服務中心 US Preventive Services Task Force, USPSTF 美國癌症學會 American Cancer Society, ACS 乳房X光攝影 mammography 乳房自我檢查 breast self-examination 臨床乳房檢查 clinical breast examination 淋巴水腫 lymphedema 陰道用雌激素 vaginal estrogen 芳香酶抑制劑 aromatase inhibitor 雌素二醇 estradiol 美國喬治城大學醫學中心Georgetown University Medical Center 整形與重建手術期刊 Plastic and Reconstructive Surgery 乳頭保留切除術 nipple-sparing mastectomies 美國新紐澳良乳房回復手術中心 Center for Restorative and Breast Surgery in New Orleans 國家綜合癌症網 National Comprehensive Cancer Network, NCCN 腋下淋巴結摘除 axillary lymph node dissection, ALND 哨兵淋巴結摘除 sentinel lymph node dissection, SLND 選擇性血清素再吸收抑制劑 selective serotonin reuptake inhibitor, SSRIs 選擇性去甲基腎上腺素再吸收抑制劑 selective norepinephrine reuptake inhibitor, SNRIs GABA胺基丁酸 gamma-amino butyric acid anologs 雙子X光吸收儀 dual energy X-ray absorption 乳癌基因檢測 oncotype DX test 免疫組織化學染色法 immunohistochemistry, IHC 螢光原位雜交 fluorescent in situ hybridization, FISH 參考資料 1. NCCN Clinical practice guidelines in oncology: Breast Cancer. V.1.2007. 2.Vogel VG et al. New breast cancer screening guidelines opposed by societies. Ann Intern Med. 2009;151:716-726. Abstract. 3.Li CI et al. Adjuvant hormonal therapy for breast cancer may affect contralateral breast cancer risk. Cancer Res. Aug 25, 2009. Abstract. 4.Ganz P. Pain, fatigue, cognitive deficits in breast cancer survivors. 2011 Breast Cancer Symposium(BCS). September 22, 2011. 5.Spear, S.L, et al. More women with breast center get nipple-sparing surgery. Plastic and Reconstructive Surgery, Oct. 27, 2011 6.Miller KD. HER2-positive breast cancer and long life. Medscape Hematology-Oncology. 2012 7.Baselga J, Cortes J, Kim SB, et al. Pertuzumab plus trastuzumab plus docetaxel for metastatic breast cancer. N Engl J Med. 2011 Dec 7. 8.Anderson B. NCCN breast cancer guidelines have ‘major’ changes. National Comprehensive Cancer Network (NCCN) 17th Annual Conference. March 16, 2011. 9.Donker M, Cameron D. Radiotherapy after DCIS offers long-term protection. 8th European Breast Cancer Conference (EBCC-8): Abstract 217. March 22, 2012. 10.Goldman M. OB/GYN group addresses impact of breast cancer treatments. Obstet Gynecol 2012. 11.Bhargava R. Oncotype DX assay for HER2 status has high false-negative rate. J Clin Oncol 2011. 編輯組
諾貝爾醫學獎,2011年,頒發給三位在免疫學有貢獻的科學家。Bruce Beutler和Jules Hoffman發現細胞表面的接受器,不但能辨認微生物等抗原,還能起動先天免疫系統,就是人體的第一道防禦線;Ralph Steinman則是發現免疫系統中的樹突狀細胞,它具有吞食微生物的功能,更能啟動後天免疫系統,以清除身體內的微生物,在免疫系統扮演重要的角色。 一般介紹 人們生活的周遭充滿了危險,致病的微生物如:細菌,病毒,黴菌與寄生蟲,持續威脅著生命。由於人體具備先天與後天兩大免疫防禦系統,就像作戰防衛兵層層把關且互相聯繫,隨時守護著人體健康,避免感染。不過,當它們開始加速的力道不足或者身體細胞已經發動,系統已經運轉,發炎變可能發生,也是另種顧慮。 過去,免疫學的研究長時間關注在抗原與淋巴細胞,包含B細胞,T細胞與它的自然殺手細胞,並認為它們是免疫反應的控制者。近年來研究已累積了許多證據顯示,樹狀突細胞才是聯繫抗原與各類淋巴細胞的主要關鍵。 先天免疫系統 是人體防禦的第一線,也是人體的本能。它是一套互補系統,由不同的細胞和蛋白質所組成。血液裏面的游離蛋白,首先會認清反應外來的物質,人體沒有的東西,也就是抗原,再發動保護及免疫細胞,包括吞噬細胞:顆粒細胞,巨噬細胞和樹狀突細胞三種。它們能食掉入侵的抗原包括微生物像細菌等病源體,還包括一些損傷以及死亡的細胞。樹突狀細胞除了有如顆粒細胞和巨噬細胞吞食微生物的功能外,尤能啟動免疫統,像T細胞,因此,是後天免疫的關鍵。 後天免疫系統 入侵病原若衝破了第一防線,第二線後天免疫系統便會啟動。白血球細胞中的淋巴細胞,會立即採取行動。淋巴球中主要有兩種細胞,T細胞和B細胞。抗體由而產生。此外,T細胞中的殺手細胞,積極消滅被感染的細胞。除了能成功的阻止傳染病的攻擊外,後天免疫力又會記憶外侵病原,下回同樣病原再次侵入時,更能迅速的動員防禦機制,在人體感到不適前消滅病原。 T細胞和B細胞 白血球細胞中的淋巴球又稱淋巴細胞,由人體骨髓產生,移存至淋巴系統,如淋巴結,脾臟和胸腺。淋巴系統餵養體內的淋巴細胞,和過濾死亡細胞及外來病原如細菌。因此,淋巴系統經由淋巴管而有運轉,過濾以及儲存的功用。此外,每個淋巴細胞表面有個接收器,能夠辨識外來物。這些接收器特別之處,在於它僅能接收特定的抗原。因此不同種類的淋巴細胞,在體內循環不息,扮演著不同的角色,幾乎每個淋巴細胞都能辨識不同的入侵者。 T細胞,有兩種型態,一是輔助T細胞,另一是殺手T細胞。T細胞從骨髓中製造,移存在胸腺,並在胸腺成熟。輔助T細胞是主要防禦調節免疫的力量,負責活化B細胞與殺手T細胞。當巨噬細胞或樹狀突細胞吞噬外來病原,移動到淋巴結附近,會釋放出捕捉病原的訊息,它在表面便呈現出外來抗原的碎片,這個過程稱為抗原呈現, T細胞便被啟動。一旦被啟動,輔助T細胞開始分裂和生產啟動B細胞與T細胞及免疫細胞所需的蛋白質。 B細胞則是尋找與它的接受器相配的抗原。找到匹配抗原後,B細胞內的啟動訊號便會被關閉。這個時候,它會需要輔助T細胞所產生的蛋白質啟動它。一旦啟動,它能無性繁殖自我分裂,在這個過程中會產生漿細胞與B記憶細胞。 漿細胞,主要是產生特殊的蛋白質,稱為抗體。大約每秒鐘會釋放出數以千計的抗體。當抗體發現與B細胞接收器匹配的抗原,它會吸附包裹著抗原成為巨噬細胞尋找的可口的食物。抗體還能夠中和毒性,破壞病毒,避免它們感染新的細胞。記憶免疫細胞,是由B細胞分裂出來的第二種細胞。它壽命較長,能夠記憶特定的入侵病原。T細胞也能夠生產比B記憶細胞,壽命更長的記憶細胞。當病原體想再次入侵人體,B 與T的記憶細胞就會更快速啟動免疫系統。能在身體感覺不適前,殲滅入侵病原。 我們的意見 長久以來,我們常聽到,好多不容易解釋的身體問題和疾病,都説是免疫出了毛病。說的人多半一口氣帶過,缺少完整的解釋,聽的人,因為學問太大,不敢問,因此,霧剎剎。 2011年諾貝爾醫學獎,頒發給3位對免疫學基礎作了學問的學者,啟發人們對免疫系統更多的了解。新近的探索,發現人體細胞染色體的末端,顆粒,與年齡和免疫有關。細胞的分裂與年齡的漸長,都會讓顆粒縮短。顆粒短到一定的程度,細胞分裂停止,老化持續而死亡。原來,這種顆粒是一種酶,在健康的情形下,它能夠補足細胞分裂所產生縮短的顆粒。顆粒不但是染色體基因的順序,同時有修復基因的功能,細胞方能周而復始。 目前的了解,基因固然重要,後天的生活方式影響至大。定時作息,運動與飲食有一定的規律,細胞染色體顆粒可以維持,免疫系統可以維護,健康才有希望鞏固。 話說回來,免疫的學問不是三言兩語便能說清楚,事實上,它很複雜,隱藏太多的秘密。我們希望有那麼一天,真正的解開它的奧秘,現今我們大家所懼怕的疾病,才有機會變成過去式。 名詞中英對照 先天免疫innate immunity 後天免疫adaptive immunity 樹狀突細胞dendritic cell 補體系統 complement system 巨噬細胞 macrophage 淋巴細胞 lymphocytes 輔助T細胞 helper T cell 殺手T細胞 killer T cell 干擾素interferon 細胞素cytokine 參考資料 1. The nobel prize in physiology or medicine 2011 Bruce A. Beutler, Jules A. Hoffmann, Ralph M. Steinman. Nobelprize.org press release. 2011. 2. Ralph Steinman: introduction to dendritic cells. . International society of dendritic cell& vaccine science. The Rockefeller University, science for the benefit of humanity. 2011. 3. Dendritic cells initiate the immune response. International society of dendritic cell &vaccine science. The Rockefeller University, science for the benefit of humanity. 2011 . 編輯組
吳香達 醫師整理 乳房篩檢,目前用得最普遍以及大家都認同的工具是乳房攝影。主要目的,是在發現極早期,乳癌還沒有轉移之前,極小顆的乳房癌症。 因為早期發現是治療成功的關鍵。早期發現,早期治療,不但可以救命,同時也可以救乳房。癌症在出現症狀之前,其實有一段期間,每位病人各異,通常40~49歲的乳癌婦女這個時間最短,2~2.4年;70~74歲婦女最長,4~4.1年。因此,由乳房攝影篩檢出來,臨床醫師還未能檢查出來,病人又還沒有臨床症狀,結果最好。當癌症僅在乳房而且很小,及早發現,5年期存活率達98%。 美國婦產科學院於2011年8月,更新了2003年的版本,提出新建議:滿40歲婦女,做年度乳房攝影。重要建議內容包括:
美國婦產科學院的建議,基本上,與美國放射線醫學會、乳房造影學會、美國癌症學會、美國乳房疾病學會,看法一致。不過,美國預防工作任務小組卻有不同的篩檢建議:40-49歲有家族病史或乳癌風險因子的婦女,每年應做篩檢;50-74歲婦女,每2年做一次篩檢。 美國放射線醫學會為了讓乳房檢查報告有一致性,發展一套系統,乳房造影報告與資料解讀系統(BI-RADS),可將乳房攝影、乳房超音波與核磁共振中牽涉到的術語,做了一個一致性的規定,並做評估分類和追蹤的建議。 乳房影像結果的判讀,主要分為7個類別報告:分別為BI-RADS 0、BI-RADS 1、BI-RADS 2、BI-RADS 3、BI-RADS 4、BI-RADS 5、BI-RADS 6。 0:不完整。 1:正常。 2:良性發現。 3:可能為良性發現。 4:懷疑異常。 5:高度懷疑為惡性腫瘤。 6:切片已證實為惡性腫瘤。 分類解釋 0:需要進一步的影像檢查,同時也需要跟以前的片子比較。 報告出爐前,應先加做其他的檢查;應儘量避免這一類的報告。 1:正常,無可挑剔。 乳房組織對稱;沒有腫塊和結構扭曲或疑似鈣化的情形。 2:良性發現。 結果很類似BI-RADS 1,是正常的,但有一些模糊的鈣化纖維腺瘤、多重分泌型鈣化、脂肪腫瘤(油脂性囊泡、脂肪瘤、乳腺囊腫、重疊的缺陷瘤)等,都具良性特徵。可解讀為乳房內淋巴結、血管鈣化、乳房植入或因手術後的組織扭曲。整體來說,從片子上看不出有惡性的東西。 3:可能為良性發現。 為求證穩定性,建議做短期追蹤。惡性腫瘤的風險低於2%,這個階段的腫瘤特徵:腫塊無法觸摸出來且界限清楚;不對稱組織在聚焦檢查時密度變少;成串點狀鈣化。 六個月後做初次複檢同側乳房;及後,第1、2年,做雙側乳房攝影。若結果沒有改變,則回歸為BI-RADS 2的常規複檢;若有變化,如鈣化點增加等,則歸類為BI-RADS 4或BI-RADS 5,且需做適當處理。 4:懷疑異常。 需考慮做切片。惡性腫瘤的比例從5%~95%,變異極大;因此,可再細分為4A、4B和4C,以利醫病溝通。 5:高度懷疑為惡性腫瘤。 需做手術治療,惡性腫瘤機率>95%,可能是乳癌。這類類別的表徵包括有棘狀、不規則高密度腫塊,分段或不規則線性排列的有腫瘤細小鈣化。 這階段的腫瘤,可在不做切片的情形下,直接做手術治療。目前的處理,如果手術治療包含哨兵淋巴的影像,或要做手術前化療,就必須先做組織切片。 6:切片已證實為惡性腫瘤。 影像上,病灶確立,有切片癌症證明,是術前化療的評估。因為化療後,病灶很可能模糊,不易看到。 名詞解釋 乳房攝影下的組織成分 當腺體,<25%,乳房組織完全鬆散;25%~50%,有一些發散式纖維腺體;51%~75%,乳房有不同的組織密集;>75%,組織極度密集。 腫塊 一種細胞病變,從兩個不同角度都看的到。只從一個角度便可觀察到,稱組織密集。依邊界清楚程度,又分為3種:
組織有扭曲情形,看不到腫瘤。 不對稱 用不對稱形容密集的組織,表示無法正確形容,暨可能是正常組織,也可能隱藏了腫塊,需要做進步的檢查或造影評估。 鈣化的種類
我們的意見 乳癌,在近20年,由於警惕,由於早期診斷,更由於治療的進步,治癒很高,死亡率已經急降。台灣在2008年,乳癌的發生率是56.1/100,000(8,136人);死亡率是7.84/100,000(941人),與先進國家類似。 乳房攝影,一種X光檢查,在臨床摸到硬塊之前,便能發現癌症。乳房攝影,判讀極為重要。正確的判讀,可以減少病人的不安。一般,好的攝影和判讀,複診率,就是進一步的檢查,應在10%以內。由乳房篩檢所發現的乳癌,絕大多數,都是零期或早期癌症。及早治療,效果更好。我們贊成,一般婦女,40歲以上,便應開始考慮做年度的乳房攝影。連續兩次,都沒有問題的話,可以把年度間隔拉開,改為2-3年一次。此外,乳房超音波,尤能進一步辨別水囊的存在;核磁共振,對高危險群,又能提升乳房攝影的準確性。 定期的自我檢查,看法不一,主要是,本身應該要有一些訓練才對。否則,定期觀察自己乳房的形狀和大小,也可以提高警惕。要知道的是,一般摸到的乳房塊狀,尤其是自己摸到的,多半是無害的水囊,超音波檢查更能辨認,因此,不要慌。癌症的診斷,必須要切片,這個步驟,有的時候,是經過一個小針,拿一點組織;有的時候,則是做一個小手術,將部份或整個硬塊拿走。在切片之前,醫病溝通非常重要。誠實不誇張,仔細回答病人問題,方能贏得病人的信任,才能做好這個看似簡單,其實很複雜的工作,病人才能安心。 名詞中英對照 美國婦產科學院 American College of Obstetricians and Gynecologists, ACOG 美國放射線醫學會 American College of Radiology, ACR 乳房造影學會 Society of Breast Imaging 美國癌症學會 American Cancer Society 美國乳房疾病學會 American Society of Breast disease 美國預防工作任務小組 United States Preventive Services Task Force, USPSTF 乳房造影報告與資料解讀系統 Breast Imaging-Reporting and Data System, BI-RADS 鈣化 calcifications 油脂性囊泡 oil cysts 乳腺囊腫 galactoceles 重疊的缺陷瘤 mixed-density hamartomas 乳管內淋巴結 intramammary lymph nodes 成串點狀鈣化 cluster of punctate calcification 組織結構扭曲architectural distortion 參考資料
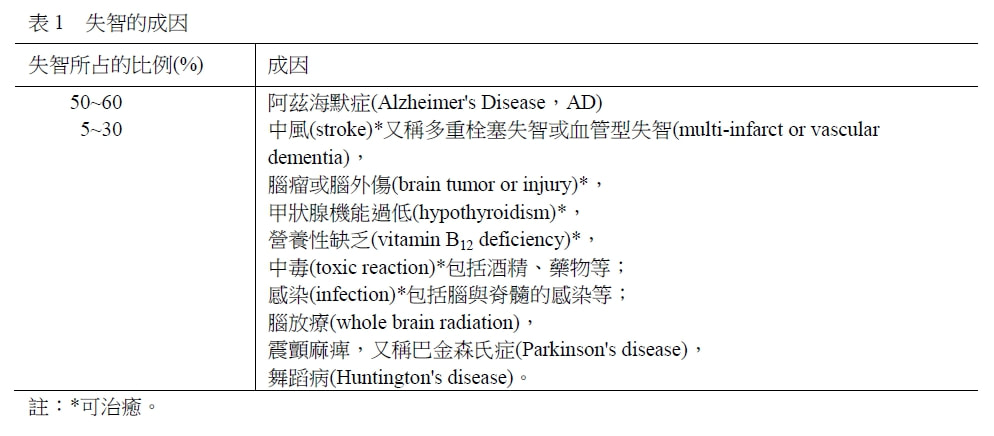
編輯組 王培寧 醫師整理 阿茲海默症是最常見的一種失智症。失智症人口逐漸增加,特別是在年長族群,增幅更為明顯。2010年全球阿茲海默症已超過3500萬人,未來將以每20年倍增的速度成長。估計到了2030年,達到6570萬人;到了2050年,將會達到1億1540萬人。美國目前大約有540萬阿茲海默症病人,預估2050年將達1千6百萬。 台灣在民國98年,65歲以上的人口為2,457,648人,佔總人口的10.63%;失智老人約12萬人,佔老人人口的4.8%。目前失智症增加已有16-18萬名,每年平均增加1萬人以上。類推到了民國125年,倍增達到30萬人;民國145年,達到62萬人。屆時每100位青壯年人必須照顧75位老人,社會負擔沉重。 失智的成因(表1) 老化可能會偶爾忘記事情,但事後會回想起來。但失智是一種症候群,對說過的話、做過的事,完全忘記。兩者混淆,會延誤了失智的診斷與治療的先機。可能的話,早期介入失智治療,病人認知能力的退化速度便能延緩,可以減輕家屬照顧和社會的壓力。 智力逐漸降低,原來是大腦組織的改變或者說是損傷造成的,其中尤以阿茲海默症最常見。其次便是中風所引起的血管性失智,還有巴金森氏症等。較少見的,大約只有10%,是由腫瘤、外傷以及甲狀腺機能過低所引起,這部份,適切的治療,有時能夠治癒。 大腦細胞,因為後天性的部份損傷而造成失智,原因有50多種,常見的是阿茲海默症,它是一種腦細胞慢性的損傷,因此無法治癒。腦瘤病人在全腦放療之後,會引起腦部的化學改變,神經傳導上發生了問題,也會引起失智。粗估每200,000人在腦部放療後1年,近一半的人會有失智的問題。 失智的危險因子
1. 60歲以上長者 2. 三高:高血壓、高膽固醇、高血糖 3. 腫瘤 4. 腦外傷 5. 肝、腎臟疾病 6. 甲狀腺疾病 7. 維他命B12缺乏 8. 憂鬱症 9. 抽菸 阿茲海默症 失智中最常見的便是阿茲海默症,因此,特別介紹。它是60歲長者的病,占失智中的60%。1907年由阿茲海默氏醫生提出,是記憶、認知與行為上連串的失常,是腦神經退化的結果,病因到目前仍是一個謎。高年齡、低教育以及家庭遺傳都是危險因子。在阿茲海默氏症的家庭調查,5%有家族遺傳史。受教育的人,患病率遠較未受教育者來的低,唯一旦開始,進展則比較快速,原因不明。如果有遺傳傾向,失智在50-60歲發生,則屬早發性失智,比較罕見,大約有10%是屬於早發性失智。有些晚發性的病人帶有危險遺傳基因,脂蛋白(apolipoprotein E, ApoE4)和α2-巨球蛋白(alpha 2-macroglobulin,A2M),這些基因會增加患病機率,但不代表一定會發病。類澱粉蛋白(amyloid)是一種蛋白質,在身體內自然產生。但人老化後,類澱粉蛋白因為過剩,遂以乙型類澱粉蛋白(beta amyloid)的形式出現,在腦部沉澱,形成不能溶解的斑塊,傷害腦細胞。研究發現,腦中類澱粉蛋白累積量較多的人,脂蛋白E4也提高,阿茲海默症的發病率便偏高。 阿茲海默症的先兆症狀和診斷 先兆 由於阿茲海默症發病的地方,多集中在大腦皮質及海馬回。大腦皮質負責語言、記憶與思考;海馬回掌管記憶和空間感。發病初期,由於這部分的細胞,又稱神經元,死亡,細胞間的傳遞消失,引起記憶衰退,越近的事越容易遺忘,平常熟悉的方向感也會喪失,言語表達出現問題,且喪失對工作的衝勁。隨著病情發展,語無倫次、智能退化、幻想、急躁等精神症狀便陸續出現,逐漸不能適應社會。 阿茲海默症協會國際會議在2011年指出2項容易被忽視的先兆:跌倒和視網膜血管。研究發現,跌倒率,在未有類澱粉蛋白沉積,約為30%,與一般大眾相似;臨床前的阿茲海默症病人,已有類澱粉沉積,跌倒率為66%。阿茲海默症相關病理發生在腦部,也會影響到眼部,由於眼部掃描影像比大腦影像更容易取得,可發現視網膜血管動靜脈比值較高,靜脈則細小,可能已有臨床前的阿茲海默症。 診斷 阿茲海默症的診斷不易。一般先檢查病史、再進行神經檢查、簡易智能狀態測驗(MMSE)。基本檢查則有神經心理測試、血液常規、肝腎功能、維他命B12濃度、甲狀腺功能、梅毒血清檢查及腦部電腦斷層或磁振造影等。 神經學期刊2011年6月報導,輕度認知障礙的病人,腦脊液中濃縮的水溶性類澱粉蛋白前驅蛋白β(sAPP-β),一種新型的生物標記,可成為阿茲海默症初期病症的特定指標。預測未來可能會發展成為阿茲海默的潛在病人。在臨床上,可能比類澱粉蛋白更優越。 阿茲海默症的發展階段 阿茲海默症不是即刻轉變成健忘的疾病,而是持續多年的記憶被侵蝕,生活能力減低,認知功能的逐步衰退。由於神經細胞死亡,腦細胞逐漸萎縮消失的結果,腦裡面,含有腦脊髓液的腦室就會變大。這種情形,影響了腦細胞之間的互動、記憶、講話以及智力的衰退。這個過程,會逐漸惡化,要到記不得和認不得的情況,則每個人的長短不一,有些很慢,甚至20年。一般平均的存活時間,從診斷到死亡,3-9年不等。典型的阿茲海默症,發展階段分為:輕度,中度與重度。 1. 輕度認知障礙 超過65歲,有一半的人都會有一些健忘。當記憶流失與心智功能問題變的越來越頻繁與規律,但還未嚴重到干擾日常生活,被稱作輕度認知障礙。有部分病人,不再惡化;另一些人,則在多年後,甚至10年以後,才進一步惡化成阿茲海默症。 2. 輕度阿茲海默症 大部分發生在65歲以後。在第一次病徵出現之前,可多達10年以上,大腦其實可能已有了變化。當粥狀物在大腦中形成,大腦組織被損壞,工作效率變低。輕度阿茲海默症,通常是記憶不良。忘記車鑰匙或無法記住人名或事情。有些病人會用自創的字去取代忘記的東西。疾病不斷發展,病徵愈來愈明顯:病人會重複發問;在熟悉的地區迷路;忘記讀過或聽過的事。 3. 中度阿茲海默症 中度阿茲海默症的病人,開始無法辨識家庭成員與朋友。一個有阿茲海默的女性,可能會誤認她的侄女是她的女兒,或她的丈夫是她的爸爸;可能無法記住地址或電話號碼,會忘記日期,或是關於她的過去。飲食或如廁,都會隨著病情發展而越來越困難。病人也會有失眠的問題,早上猛打瞌睡,晚上難以入眠。如果病情惡化,他們會在白天花很多時間睡覺。病人甚至會有幻覺,偏執,指控別人說謊、作弊或偷竊;不斷搓手或將紙撕成碎片;多怒且有暴力。 4. 重度阿茲海默症 重度阿茲海默症的病人,幾乎無法與週遭的人互動。他們失去走路、說話及自我照顧的能力。阿茲海默症最後階段,病人無法在沒有扶持下坐著或無法把頭抬起來,無法控制大小便,因為吞嚥困難,所以有吃或拒絕吃的問題。阿茲海默病人的病情個別發展速度不同,但很少病人因此病而死亡。併發症如跌倒或呼吸道感染,才是典型的死因。 阿茲海默症的預防和治療 預防 阿茲海默症與其他慢性疾病一樣,講求預防。目前研究人員還不能確切地了解它的病因,更無有效預防的方法。唯近年來,也有令人鼓舞的進展。既然是慢性疾病,在腦皮質與海馬回萎縮發病之前,應該有一段不短的時間,讓我們有機會減緩它的發生。新近發現,除了腦力持續震盪之外,營養均衡和持續運動也是預防各種慢性疾病的原則。多吃不飽和脂肪酸,像橄欖油:一般量的魚、青菜、水果、五榖和乳製品像是乳酪以及少量的肉類等,可預防發生也可減低死亡率。 2007年,第56屆美國腦神經醫學會在波士頓召開,加州柏克萊大學Tad Haight博士發現,長期生活(30年以上)在二手菸環境下的65歲長者,尤其合併有主動脈疾病(異常超音波,無臨床症狀),得失智的機率是一般長者的2.5倍;單獨與二手菸長期生活在一起的,得失智的機率也提高30%。它發生的原因未明,可能是二手菸裡有些物質影響類澱粉蛋白的形成。 治療 阿茲海默症缺乏根治良方,也無法恢復腦神經細胞的損傷。一些藥物,在早期,比較有用,可以維持心智,減緩病情的惡化,讓病人打理自己的時間長久些。合併早期的憂鬱症,處理上,藥物也多半有效。晚期的焦急及暴力,以至於吞嚥都出現問題的時候,則只有仰賴家人的愛心,醫師和醫院以及安寧等的專業處理了。 1. 兩種治療認知藥物 美國食品藥物管理局通過兩類治療認知藥物,如cholinesterase inhibitors和memantine,都能影響神經細胞之間的傳遞物質,讓細胞互通。一半以上的病人,可以暫時維持記憶、治療失智。一般有效可達6-12個月。 2. 荷爾蒙 乳癌存活者,用tamoxifen與exemestane的人,女性荷爾蒙下降,日常記憶認知差很多,情緒控制也很低。 3. 抗壞死細胞素 腦細胞在發炎前,有過多的壞死細胞素,造成類澱粉斑。因此過去用在抗關節炎的抗壞死細胞素,etanercept,可能會改善,緩慢失智症狀。研究數據不多,仍需進一步探討。 4. 鼻腔用胰島素 阿茲海默症腦脊髓液中的胰島素會隨著疾病嚴重程度而降低,胰島素之阻抗性增加,因此,重建大腦正常的胰島素功能,能產生良好的影響。今年有臨床試驗顯示,由鼻腔給予胰島素,胰島素則會跟隨細胞外路徑,繞過腦血管間的障礙,到達大腦,是有效的方法。患有輕度認知障礙及阿茲海默症病人,都能在短時間快速改善記憶。 5. 銀杏 能穩定阿茲海默症的症狀、改善記憶及行為的效果。 我們的意見 阿茲海默症是一種『遺忘』的疾病,好發在60歲以上的長者,患者失去了記憶和生活能力,進而阻斷了人際關係。此病雖不致命,但死亡率仍高,這是因為病人會因肺炎、感染或走失、跌倒等意外,間接危害生命。高齡化社會,病人數正快速增加,衍生出的治療與照護負擔,應該正視。 目前,阿茲海默沒有簡便的診斷方法。通常由住在一起的人的述說,便可了然。一些智力測驗,會有些幫忙;影像檢查也只可進一步看腦部還有沒有其他的問題,像是中風或腦瘤。阿茲海默症由於腦細胞損害死亡,腦部組織相形之下,逐漸萎縮,相反地,與脊椎液相通的腦室卻逐漸膨大,形成惡性循環。臨床上,惡化快慢不一,數年至拾幾年都很普遍。 目前的治療方式,效果有限,但若能及早發現,及早治療,或許能延緩病情。一些讓記憶、學習以及認知等維持久一點的藥物都可以使用,其實,最重要的,還是陪伴。照顧阿茲海默症病人已經不容易,學會與這類病人相處更加困難。在已有先兆的病人和早期的病人,日常一些小的提醒,例如記本子、貼紙條和及時的叮嚀,對這些病人都很有幫忙。這些類似正面的導向和鼓勵,當可延緩病情的惡化,長期相處也會輕鬆一點。 這類病人走路慢會心急,容易跌倒。因此,要陪著走或牽著慢慢走。走路是很好的運動、澆花、除草也都可以重覆。總之,做一些病人能夠做的運動,既可維持肌肉的力量,也能讓病人過比較平靜的生活,照顧起來,不會這麼吃力。 長期接力戰一旦開始,在病人無法判斷之前,一般在輕度階段,有一段其實不太短的時間,約3-5年,便應該正視往後的問題,誠實跟病人溝通。有事先的安排,包括一切病人想做的事情以及往後照顧病人的細則,甚至照顧病人的人,都應該有一定的安排:關心和尊重會有比較好的結果。 名詞中英對照 失智 dementia 阿茲海默症 Alzheimer's Disease, AD 斑塊沉澱 senile plaque 脂蛋白 apolipoprotein E, ApoE4 大腦皮質 cerebral cortex 海馬回 hippocampus 臨床癌症學會 American Society of Clinical Oncology 壞死細胞素 tumor necrosis factor 動靜脈比 arteriolar-venular ratio, AVR 乙型類澱粉蛋白 beta-amyloid 輕度認知障礙 mild cognitive impairment, MCI 可溶性澱粉樣蛋白前驅蛋白β soluble amyloid precursor proteinβ, sAPP-β 鼻腔用胰島素 intranasal insulin 後扣帶回皮質 posterior cingulate cortex 腦室 brain ventricle 參考資料 1.台灣內政部社會司2005年 2.Stark S, et al. Are falls a harbinger of alzheimer’s disease? Alzheimer’s Association International Conference (AAIC)2011:Abstract 13426. 3.Frost S, et al. Blood vessels in the retina may reveal alzheimer’s disease. Alzheimer’s Association International Conference (AAIC)2011:Abstract 8373. 4.Martin LJ et al. New Alzheimer’s Guidelines stress early diagnosis. Alzheimer’s Disease Health Center. April 19, 2011. 5.Craft S., et al. Intranasal insulin shows benefit in MCI and AD. Alzheimer's Association International Conference on Alzheimer's Disease 2010:Abstract. 編輯組
吳香達 醫師整理 疼痛長達6個月以上,就是慢性疼痛。這種疼痛訊號會在神經系統停留數月,甚至數年,讓病人的身心皆受影響。儘管經過數十年的研究,慢性疼痛,原因複雜,知道不多,仍難以有效治療。根據美國止痛藥學會的調查,止痛藥只能幫助58%的慢性疼痛病人。常見的慢性疼痛為頭痛、關節痛、下背痛,其他還包括肌腱炎、鼻竇痛、腕隧道症候群、肩膀痛、骨盆痛與頸痛等。 疼痛的起因 美國奧勒岡衛生科學大學副教授Roger Chou醫師指出,疼痛的起因,有的有手術、外傷和感染可循,有的卻闕如。唯通常有下列相關問題:下背痛、關節炎、頭痛、多發性硬化症、纖維肌痛、帶狀皰疹、神經性損傷等。另外,疾病也是潛在的因子,像是類風濕關節炎、骨關節炎、癌症、胃潰瘍、後天免疫缺乏症候群、膽囊疾病、糖尿病等。 社會與心理因子也會影響痛覺。焦躁、壓力、憂鬱、憤怒、失眠與疲憊感的交互作用,可能會讓疼痛加劇。其中,憂鬱症,在慢性疼痛病人身上,尤其常見。這些負面情緒,會讓身體對疼痛更敏感,並損害免疫系統。若老是停留在悲觀的負面情緒,會讓慢性疼痛更嚴重。這些人,比起熱愛工作的人,不滿意工作與因公受傷的人,慢性疼痛會更嚴重。因此,要治療慢性疼痛,最好從醫藥與心理層面,雙向著手。 疼痛的程度 根據世界衛生組織的所制定的標準,疼痛分為輕度、中度與重度3種。
診斷的方式 要確認病因,方法很多,依照病症的複雜度做取捨。
治療的方式 藥物治療:
非藥物治療:
我們的意見 在工業社會,人們的生活與工作壓力大,回到家裡又常與電腦、電視為伍,缺乏運動,長久下來,下背、頸肩與關節,逐漸出現疼痛、肌肉緊繃僵硬的情形。在休息後,也未必能緩解,若長達6個月以上,就為慢性疼痛,輕者生活不方便,重者生活品質惡化,增加治療負擔,不可輕忽。 若要擺脫長期疼痛的束縛,最好在由急性轉入慢性時,及時治療,以收療效。例如,當下背痛發生時,絕大多數是下背部腰椎肌肉扭傷引起肌肉痙攣的結果,要馬上停止工作,平躺下來,在疼痛部位冰敷約20~30分鐘,並可加服一般止痛藥,直到痛感消失,通常1-2天後,再熱敷。這種閃到的疼痛,來得快,去得也快,3-5天不到一個禮拜便可恢復。疼痛過後,走動走動會比躺著不動,恢復更快,因此,不宜久躺。若無法改善病況,儘快就醫。 病人患病後,因為怕痛,常有「多動多痛,少動少痛」的錯誤觀念,其實,沒有結實肌肉保護骨骼,往後更易再次受傷,因此,做些適量的舒展運動,保持肢體肌肉的靈活性,包括腹部肌肉與大腿肌肉,才正確,因為它們都有連動性,可以減少閃到或扭傷。總之,「要活就要動」。 名詞中英對照 肌腱炎 tendinitis 腕隧道症候群 carpal tunnel syndrome 多發性硬化症 multiple sclerosis 纖維肌痛 fibromyalgia 帶狀皰疹 shingles 類風濕關節炎 rheumatoid arthritis 胃潰瘍 stomach ulcers 後天免疫缺乏症候群 acquired immune deficiency syndrome, AIDS 麻醉止痛藥 opioids 嗎啡 morphine 羥氫可待酮 oxycodone 氫可酮 hydrocodone 氫化嗎啡酮 hydromorphone 美沙酮 methadone 乙醯胺酚 acetaminophen 非類固醇止痛藥 nonsteroidal anti-inflammatory drugs, NSAIDs 血清素和正腎上腺素再回收抑制劑 serotonin and norepinephrine reuptake inhibitors, SNRIs 三環抗憂鬱藥 tricyclic antidepressants 抗痙攣藥 anticonvulsants 肌筋膜痛點注射 trigger point injections 生物反饋法 biofeedback 脊髓內藥物注射法 intrathecal drug delivery or spinal drug pumps 神經刺激 neurosimulation 皮膚電流神經刺激 transcutaneous electrical nerve stimulation, TENS 生物電流法 bioelectric therapy 瑜珈 yoga 肌電圖 electromyogram, EMG 參考資料
編輯組
吳香達 醫師整理 子宮頸的疫苗與抹片,分別是在預防和發現子宮頸的癌前病變。疫苗是減少病毒感染所引發的癌前病變;抹片則是在找出癌前病變;切片是在找出癌症。有了切片組織的依據,才能治療。 (一)子宮頸疫苗 已贏得多個國家認同上市的子宮頸癌預防疫苗,簡稱子宮頸疫苗,共有兩種:Gardasil和Cervarix。Gardasil,適用於9-26歲女性,由Merck&Co. Inc研發,可預防4種病毒感染,HPV6、11、16&18。Cervarix,適用於10-45歲女性,由GlaxoSmithKline研發,可預防2種病毒感染,HPV16與18。 使用準則、方法及副作用 準則 人類乳突病毒疫苗的使用準則,美國癌症醫學會於2007年1月25日作出一個聯合聲明並廣被應用。重點有二: (1) 11-12歲少女應例行注射人類乳突病毒疫苗;有漏打疫苗的13-18歲青少女應補行注射;年紀輕點,9歲少女也可以注射;19-26歲的女人,由於證據不足,無法建議注射;有很多性伴侶的女人,疫苗的效果有限。注射疫苗前,無須做人類乳突病毒測試。 (2) 注射和無注射的女人,都應該定期做抹片。 用法 Gardasil共有三劑,分六個月肌肉注射。接種時程是0,1,6個月,表示了接種的程序。因此,第一劑的注射日期自己選擇;第二劑是在第一劑後的兩個月內;第三劑是在第一劑的六個月內。注射部位,最好是上臂或上臀。疫苗每一劑的注射劑量是0.5毫升(c.c.)。每劑含HPV-6,11,16,&18的重組主要蛋白(L1),分別是20,40,40及20微克(mcg)。Cervarix則每劑含HPV-16,18,用法雷同。 這種疫苗未含有病毒的DNA,因此不會感染細胞或複製。它是誘發免疫反應產生病毒抗體來防止感染。大約在注射第三劑一個月內,99.5-100% 便會產生抗體。臨床觀察,三劑疫苗最好是在六個月內完成。唯一年內完成也可以達到同樣的效果。第二針注射時間,應在第一針後最少一個月以上,而第三針則在第二針後最少三個月以上。注射疫苗的針頭有23及25號針頭兩種,都是一吋長;針筒則是單次使用,0.5c.c.。疫苗應放在2-8℃冰箱內。一旦移放在室溫(<25℃),則應在3天內使用。 副作用 Gardasil和Cervarix疫苗,除了注射部位有輕度皮疹以及紅腫之外,全身性的反應很少。唯極少數對疫苗所含物質有過敏的人,不宜注射。美國疫苗副作用通報系統(VAERS),在2011年10月24日刊登了Gardasil疫苗報導,到2011年9月15日為止,美國已有40百萬人接種。注射後發生副作用的報告,共有20,096起,女性19,075位,男性569位:92%不嚴重;8%非常嚴重。嚴重個案,可能與疫苗注射有關,唯未能證實。已有71位死亡,也都未能確認是由疫苗所引發。唯注射後發生昏厥人數,比其他疫苗多。因昏厥而跌倒並發生骨折與腦出血,尤須注意。 最新進展 美國婦產科年度(2010)會議,Naud P等人指出,Cervarix在接種7年後,所產生的抗體仍比一般感染病毒後所產生的抗體數值,高出數倍以上,並預估疫苗防止HPV16&18感染將可達20年。 今年(2011)4月,美國食品藥物管理局核准新的第二代檢測HPV試劑,CobasR4800 HPV,除了能夠測出10餘種高危險HPV感染之外,更能測出HPV16+18的存在。另外,還有一種試劑,Cervista,僅測出HPV16+18,因此,較適用在,已有HPV感染的癌前病變。原因是,有HPV16感染的婦女,往後罹患癌前病變的機率達31.5%,可提醒病人和醫生的注意。新的資料指出,由這兩種高危險病毒HPV16+18感染產生CIN2的年輕婦女,後來追蹤結果,都自然消退,子宮頸細胞恢復正常。 (二)抹片 篩檢 抹片,現今仍然是一個最有效預防子宮頸癌的方法。 美國癌症醫學會(ACS)、美國陰道鏡與子宮頸病醫學會(ASCCP)與美國臨床病理醫學會(ASCP)聯合聲明,在2011年10月21日,對篩檢又有修正建議,雖仍需待明年中確立,唯已大致底定。
不正常抹片說明 美國國家癌症研究所(National Cancer Institute, NCI),為了統一抹片的分析結果,在1988年成立了一個系統(Bethesda system)。2001年做了修改,成為今日大家通用的抹片報告。不正常抹片大致分成三類: (1) 異常細胞意義未悉(ASC-US) 新的系統,有兩種報告:ASC-US(undetermined significance)和ASC-H(high grade)。ASC-US,有不正常細胞,唯未清楚看到癌前病變;ASC-H,表示在異常鱗狀細胞裡面,無法排除重度上皮細胞病變。跟ASC-US比較,更可能有癌前病變。 (2) 輕度細胞病灶(LSIL) 子宮頸的表面鱗狀層細胞有了少許的病變,這些有了病變的細胞,聚集在組織,就成為輕度細胞病灶(Low-grade squamous intraepithelial lesion, LSIL)。在原先的系統,稱CIN-1,就是癌前病變的初期又稱第一級。一般共有三級。這裡要說明的,CIN是陰道鏡(Colposcopy)或切片的診斷,這個組織的發現,才能做為處理的依據。意思就是說,抹片的結果,細胞的發現,不應作為治療的依據。 (3) 重度細胞病灶(HSIL) 表示子宮頸的鱗狀上皮細胞層有了中度到重度的細胞改變。在原先的系統,稱CIN-2,CIN-3或CIS(carcinoma in situ)。 (三)癌前病變 抹片發現有了異常細胞,不論是鱗狀上皮或腺體細胞,而須要做陰道鏡辨別的時候,很可能就得做切片。切片後,將拿到的組織,送去給病理醫師看,發現有子宮頸上皮細胞內病變(cervical intraepithelial neoplasia, CIN),就是有癌前病變。一般有輕,中及重度3個等級之分,依次表達而成,CIN-1,CIN-2及CIN-3。 癌前病變,是指子宮頸的細胞,已經有了不正常的變化,雖然目前還不是癌細胞,但是卻有可能正朝著癌細胞變化的方向走。子宮頸癌有一個特性,就是從細胞異常演變成癌症的過程,時間特別長。因此,只要能在細胞變成癌症之前的任一個階段,停止細胞的進一步發展,便可以阻斷子宮頸癌的發生,是減少子宮頸癌的發生率最有效的方法。 (1) CIN 1/2 確定的話,可以每6個月再做1次抹片,和陰道鏡檢查。 (2) CIN 2/3 建議將不正常部位拿走,就是切除。不一定需要是圓錐狀的切除。 (3) 原是HSIL,切片卻是CIN-1或更輕,會有這種情形,是比較少見。遇到這種情形,有兩種作法:
我們的意見 癌症就像是一個謎團,一直解不了。不同部位的癌症,總是把這個部位與日常生活連串起來,希望揭開謎底。子宮頸癌、性交和病毒便這樣被引出來,沒有性生活而得子宮頸癌的人,文獻近乎闕如。性生活和子宮頸癌的關係可以確認,但不能劃上等號。受了病毒感染的子宮頸細胞發生了變化,原來不存在的病毒抗原便出現,這個啟發,疫苗便由此而生。子宮頸疫苗帶來了新的希望,大家都希望早日與子宮頸癌斷絕來往。子宮頸癌與其它癌症不完全一樣,比較特別的地方是,很容易可以了解子宮頸癌的階段性轉變。從收集子宮頸上皮和脫落下來的細胞,所做成的抹片,我們便能夠提早發現子宮頸細胞的癌前病變,因此,能夠讓它不再往子宮頸癌的方向走。疫苗發展至今,注射疫苗所產生的抗體,確認預防HPV16+18感染效果已有7年以上。目前,一般咸認,在性行為之前,注射這種疫苗,效果最好。新近問市的病毒HPV試劑,又能確認HPV16+18的感染,更能讓有這類感染的婦女提高警覺,是可喜的進步。畢竟,70%以上的子宮頸癌會出現這兩種病毒的感染,尤其是HPV16病變,更加常見。至於癌前病變,病毒感染就沒有這麼高,介於30%-50%之間。顯而易見的,癌前病變和子宮頸癌在沒有病毒感染,也會發生。因此,定期抹片不能少,是發現癌前病變,而且是最容易推行的方法。性生活頻繁並有高危險病毒感染,如HPV16+18的健康婦女,雖有癌前病變及CIN2,仍能自癒,不必害怕。CIN2以上,則應進一步處理,自不在話下。 名詞中英對照 迷走神經性暈厥 vasovagal syncope 美國疫苗副作用通報系統 US Vaccine Adverse Event Reporting System, VAERS 腦膜炎球菌的合成疫苗 meningococcal conjugate vaccine 生殖器官疣 genital warts 人體免疫缺損病毒 human immunodeficiency virus, HIV 靜脈血栓症 venous thromboembolic events 新英格蘭醫學期刊 New England Journal of Medicine 美國國家癌症研究所 National Cancer Institute, NCI 陰道鏡 colposcopy 子宮頸上皮細胞內輕度癌前病變 cervical intraepithelial neoplasia 1, CIN1 子宮頸上皮細胞內中度癌前病變 cervical intraepithelial neoplasia 2, CIN2 子宮頸上皮細胞內重度癌前病變 cervical intraepithelial neoplasia 3, CIN3 輕度細胞病灶 low-grade squamous intraepithelial lesions, LSILs 重度細胞病灶 high-grade squamous intraepithelial lesions, HSILs 異常鱗狀細胞意義未悉 atypical squamous cells of undetermined significance, ASCUS 參考資料
編輯組 吳香達 醫師整理 繼美國新聞週刊8月22日,對體檢和醫療多有撻伐之後,台灣英文中國郵報在10月26日轉載芝加哥路透社報導,又對乳房篩檢再開一槍,健檢疑雲湧現。 在今天,拜醫療進步之賜,健檢的確拯救了無數人的生命,也減輕了無數人的痛苦。健檢中,如:乳房攝影篩檢,尤其對有家族乳癌病史或遺傳高風險的婦女,能早期發現乳癌;癌症病人有了背痛,核磁共振攝影,能精準地點出已轉移到骨頭的癌症,予及時的治療;降低膽固醇和高血壓的藥物奏效,再加上醫療的進步,光在1980-2004年,因心肌梗塞的死亡率,便驟降50%以上;直腸鏡健檢,每年在美國最少也可拯救7,300條人命。 過去2、30年,新的藥物和新的健檢技術,可以預防疾病,因此,便成趨向。『多檢查,早發現』,是深植人心的疾病預防觀念。可是專家認為,這種觀念應該是需要修正的時候了。過多的檢查,可能無益,此外,心理與醫療的負擔也沉重。例如,乳房攝影會有過多偽陽性結果,攝護腺特異抗原篩檢前列腺癌、心血管電腦斷層影像,以及下背痛手術和鼻竇炎用抗生素,效果都有限,甚至有害;還有,一些常做的檢查和常聽到的治療,如血管支架、膝關節手術,以至於核磁共振等,不但昂貴,還弊多於利。 美國加州舊金山加州大學,內科教授,Rita Redlerg在50歲時指出,在她這個年齡層的婦女,是乳房攝影篩檢的時候,她都沒做。原因是篩檢的假陽性太高,就是檢查有了懷疑,做了切片,發現什麼都不是。此外,她還認為腫瘤生長很慢,本身也有可能自己會消失。她更不認為乳篩會延長壽命。 新罕布什爾州,Dartmouth醫學院,家醫Gillert Welch,乳篩的主持人,也是「診斷過頭」一書的作者,在路透社的採訪時指出,50歲以上的婦女,做乳篩,所發現的乳癌,頂多對13%的病人有好處,相反地,對87%的病人不好。原因就是乳房攝影太進步,些微的問題都懷疑,因此,檢查再檢查,最後還是切片,才發現不是壞的東西。更何況,13%診斷出來的,多半都是零期癌,也不影響壽命。癌症,尤其是一些生長速度比較慢的癌症,已經不是早先所認為的難治。 對一些只有些微胸痛,心臟情況穩定的病人而言,在比較了所有的侵入性處理,包括血管成形術,就是讓血管通暢的手術,如血管支架、繞道等。結果發現,這些侵入性處理對病人的生活品質、壽命都沒有幫忙。相反地,健康飲食、規律運動和藥物,包括心臟藥、阿斯匹靈和低脂藥等,對這類病人,效果一樣。約翰普金斯醫院心臟學家,John MeEvoy認為,心電圖,心臟斷層攝影以及壓力測試等,會產生過多假陽性的結果和及後的診斷步驟,對危險度低的心臟病人,能夠不做最好,何況,這類病人,做不做,對壽命都不影響,意思是說,做了不會延長壽命,況且一些侵入性手術,包括心導管和血管支架等,也有副作用,即使是血管電腦斷層攝影,也會有血管撕裂的報導。 北卡大學醫學院心臟內科Nortin Hadler醫師,『治療過頭,老人三思』一書的作者,認為美國每年因為斷層攝影或其他影像,發現血管阻塞,至少做了50,000次選擇性侵入性血管形成術。這類選擇性治療,意思是說本來藥物可以幫上忙,卻挑選了侵入性的處理,還會因為引發血管內的殘渣掉進更微細的血管,導致心肌梗塞或中風。選擇這類侵入性檢查,尤其是長者,要仔細衡量。 下背痛,找不出原因的時候,核磁共振,就像心臟電腦斷層一樣的犀利,從看椎間突出到細微如頭髮一般的骨折,都一清二楚。美國骨科學院指出,因此而做背部手術,包括脊椎成形術和脊椎融合術,不但無意義而且有害。因為這類病人,休息和輕度的運動一樣會奏效。其它的例子,如膝關節鏡每年超過650,000次,研究也證實,它的效果,與一般非侵入性處理,好不到那去;攝護腺特異抗原的篩檢,美國每年有2千萬次;鼻竇炎所使用的抗生素,更加無數;其他,各種不同的檢查和治療,效果也都有限甚至有害。 新聞週刊依據專家意見,對健檢也有許多好的建議。例如,風險高,上一次檢查,需要追蹤的人,應該定時檢查(見表1)。 我們的意見 健檢有必要,健康的人,不必太密。一般的身體檢查包括血液檢查是一個基本,可以留待往後比較。複雜的檢查則應該各別考慮。「診斷過頭」和「過度治療」也是一種連續,對病人也是一再傷害。 心血管疾病和癌症一樣,應該都是慢性疾病。因此,有一定的過程,時間上雖然快慢不一,但絕不會很急,很快。 子宮頸癌前病變,一般最少也要5年以上,才會惡化成為癌症。零期癌少說也需要3-5年,才會演變成子宮頸癌。因此,每3年做一次抹片,倒是蠻合理的。大前提是,我們建議每年一次,連續三次的抹片都正常,可減少假陰性,就是應該不正常的結果卻說是正常。往後才每3-5年做一次。 乳房攝影也類似,可以早期發現乳癌。美國在1982年開始乳篩之後,每年可以發現早期乳癌,多是零期癌,大約5,000人,現在每年則已達50,000人。話說回來,因位影像的進步,有問題的不少,進一步的檢查包括切片等更多。病人的焦慮,情緒的失控,醫療的耗費都是事實,而且無法想像。畢竟,攝影應該與上次的檢查比較,沒得比較的話,進一步的超音波檢查,或者3-6個月後再做檢查比較,可以減少假陽性,不失是一個好方法。原因是,不正常的乳房細胞甚至零期癌,往癌症惡化的話,大約也需要2-4年,因此,不必過度擔心。再來,醫療技術確實非常進步,確認後處理,結果都很好。 篩檢是在沒有症狀之前提早發現病灶,可以的話,應該定時做。許多疾病,事實上,在許多時候,症狀卻是一個奇妙的診斷,檢查只是確認。症狀一再出現,人們都把它美化,不想面對。如重覆的大便出血,要考慮做直腸鏡檢查,有不正常發現時,切片就可確認。 平時多看一些健康的書,對常見的疾病,應該有起碼的認識。症狀來時,應該先沉住氣,一旦再次出現後,便安排見醫生。好的醫生會跟您「聊聊」,「量身」的診斷,「定做」的治療,應該就適中了。 名詞中英對照
攝護腺特異抗原 prostate specific antigen, PSA 鼻竇炎 sinus infection 血管成形術 angioplasty 脊椎成形術 vertebroplasty 脊椎融合術 spinal infusion 乳房攝影 mammograms 大腸鏡 colonoscopy 氫離子幫浦抑制劑 proton pump inhibitors 血管支架 stent 心電圖 electrocardiogram 膝關節鏡 arthroscopic knee surgery 約翰霍普金斯醫院 Johns Hopkins Hospital 參考資料
編輯組
美國放射線醫學會為了讓乳房檢查報告有一致性,方便醫療專業人員減少解讀上的差異,發展一套系統:乳房造影報告與資料解讀系統(BI-RADS)。可將乳房攝影與乳房超音波的結果,做標準化的判讀,減少困惑。內容並擴大包括將乳房攝影、乳房超音波與核磁共振中牽涉到的術語,做了一個一致性的規定,最終並做評估分類和追蹤的建議。 在乳房影像結果的判讀,主要分為7個類別報告:分別為BI-RADS 0、BI-RADS 1、BI-RADS 2、BI-RADS 3、BI-RADS 4、BI-RADS 5、BI-RADS 6。 0:不完整。 1:正常。 2:良性發現。 3:可能為良性發現。 4:懷疑異常。 5:高度懷疑為惡性腫瘤。 6:切片已證實為惡性腫瘤。 分類解釋 0:需要進一步的影像檢查,同時也需要跟以前的片子比較。 報告出爐前,應先加做其他的檢查;儘量避免這一類的報告。 1:正常,無可挑剔。 乳房組織對稱;沒有腫塊和結構扭曲或疑似鈣化的情形。 2:良性發現。 結果很類似BI-RADS 1,是正常的,但有一些模糊的鈣化纖維腺瘤、多重分泌型鈣化、脂肪腫瘤(油脂性囊泡、脂肪瘤、乳腺囊腫、重疊的缺陷瘤)等,都具良性特徵。可解讀為乳房內淋巴結、血管鈣化、乳房植入或因手術後的組織扭曲。整體來說,從片子上看不出有惡性的東西。 3:可能為良性發現。 為求證穩定性,建議做短期追蹤。惡性腫瘤的風險低於2%,這個階段的腫瘤特徵:腫塊無法觸摸出來且界限清楚;不對稱組織在聚焦檢查時密度變少;成串點狀鈣化。 六個月後做初次複檢同側乳房;及後,第1、2年,做雙側乳房攝影。若結果沒有改變,則回歸為BI-RADS 2的常規複檢;若有變化,如鈣化點增加等,則歸類為BI-RADS 4或BI-RADS 5,且需做適當處理。 4:懷疑異常。 需考慮做切片。惡性腫瘤的比例從5%~95%,變異極大;因此,可再細分為4A、4B和4C,以利醫病溝通。 5:高度懷疑為惡性腫瘤。 需做手術治療,惡性腫瘤機率>95%,可能是乳癌。這類類別的表徵包括有棘狀、不規則高密度腫塊,分段或不規則線性排列的有腫瘤細小鈣化。 這階段的腫瘤,可在不做切片的情形下,直接做手術治療。目前的處理,如果手術治療包含哨兵淋巴的影像,或要做手術前化療,就必須先做組織切片。 6:切片已證實為惡性腫瘤。 影像上,病灶確立,有切片癌症證明,是術前化療的評估。因為化療後,病灶很可能模糊,不易看到。 名詞解釋 乳房攝影下的組織成分 當腺體,<25%,乳房組織完全鬆散;25%~50%,有一些發散式纖維腺體;51%~75%,乳房有不同的組織密集;>75%,組織極度密集。 腫塊 一種細胞病變,從兩個不同角度都看的到。只從一個角度便可觀察到,稱組織密集。依邊界清楚程度,又分為3種:
組織結構扭曲 組織有扭曲情形,看不到腫瘤。 不對稱 用不對稱形容密集的組織,表示無法正確形容,暨可能是正常組織,也可能隱藏了腫塊,需要做進步的檢查或造影評估。 鈣化的種類
名詞中英對照 美國放射線醫學會 American College of Radiology, ACR 乳房造影報告與資料解讀系統 Breast Imaging-Reporting and Data System, BI-RADS 鈣化 calcifications 油脂性囊泡 oil cysts 乳腺囊腫 galactoceles 重疊的缺陷瘤 mixed-density hamartomas 乳管內淋巴結 intramammary lymph nodes 成串點狀鈣化 cluster of punctate calcification 組織結構扭曲architectural distortion 參考資料
編輯組
肝臟 肝臟製造膽固醇,膽固醇是人體器官,包括心臟和腦的重要成分。所有的性腺、荷爾蒙也因為有了它才能製造。肝臟也是人體裡最大的器官,大約三磅重,位於右上腹部分左右兩葉。主要功能是合成蛋白質,糖和脂肪,並藉由肝細胞輸出功能,將這些產物送進血液,支援其他器官的需要;它另扮演重要角色,包括:調節荷爾蒙,和生產化學物質,酵素,輔助消化;分解有害毒素和化學物質;生產大量人體血液需要的凝血因子。 膽固醇,在心血管的角色 膽固醇來自於肝臟及飲食。肝臟生產80%人體需要的膽固醇,約為每天產生800至1500毫克,飲食則補足剩下的20%。來自肝臟的膽固醇,大部份被轉換成膽鹽,藉以輔助消化油脂;剩餘約25%則運用在身體其他部分。因此,若肝臟產生的膽固醇數量足夠人體需要,來自飲食中的膽固醇,則成為過剩物質存在體內。此外,基因也會對肝臟生產的膽固醇造成影響;有些人的肝臟天生會製造過剩的膽固醇,若再加上高膽固醇的飲食,更易導致心血管疾病。 原來過剩的膽固醇,在血液循環裡,會沿血管壁,凝聚成粥狀物,血管的管腔因而變小,血壓勢必升高。較大塊的粥狀物所形成的板狀塊還會分解、脫落,並沿血管到重要器官,到了心臟和腦部便會引起心肌梗塞或腦中風。 根據美國國家膽固醇教育計劃,理想的膽固醇標準為如下: ˙總膽固醇少於200mg/dL最佳;200-239mg/dL需警戒;超過240mg/dL則太高。 ˙低密度膽固醇少於200mg/dL。 ˙高密度膽固醇保持高於40mg/dL。 在脂肪代謝的角色 肝細胞會吸收食物中的飽和脂肪,製造出身體需要的膽固醇數量,並負責將飲食攝取來的脂肪,轉換成能夠貯存在肝臟成為燃料的脂質。同時也維持膽固醇達到人體需要之標準。。 膽汁是由肝細胞製造,能輔助脂肪消化的黃褐色液體。肝細胞每日生產2 pts.(相當於1,000c.c.)的膽汁,其中含水、膽色素和膽鹽。膽囊位於肝臟下方,貯存膽汁,在需要時再釋放至小腸。過多的膽汁,便從糞便或小便排走。肝臟生產的膽固醇進入膽汁,合成膽鹽輔助消化。膽鹽能夠乳化油脂,將油脂分解成更小單位,讓脂肪酶進一步消化油脂,以利於小腸吸收。 血液中的膽固醇含量過高,會抑制肝臟生產膽固醇。唯當膽固醇指數下降,則會刺激肝臟生產膽固醇,肝細胞會貯存過剩的膽固醇,以製造膽鹽,膽鹽過多,則會造成膽結石。 膽色素,主要含膽紅素,膽紅素是紅血球的代謝產物。紅血球的主要蛋白質,稱紅血素,在肝臟代謝變成膽紅素,進入膽汁後,便經由糞便或小便排走。膽紅素,因此,也是肝功能的指標。肝功能不好,這類代謝廢物,無法排走,發生累積,便有黃疸。 在血糖代謝的角色 肝臟在調節血中糖分,扮演著重要角色。一般健康人,在飯後,澱粉等碳水化合物,在小腸分解成糖(葡萄糖),被吸收後進入血液,直接運送到了肝臟。肝臟會將它貯藏起來,成為肝醣,而將過多的葡萄糖又送回血液。在用餐之間,肝臟細胞便會將這些肝醣,分解並釋出葡萄糖進入血液,提供身體各類細胞的需要。如果供不應求,肝臟更會從胺基酸和脂肪酸等成分,製造出葡萄糖。 肝功能障礙導致膽固醇疾病 飲食消化之後,蛋白質包裹油脂運輸至肝臟,經過分解後再輸送至其他細胞使用,其中包含脂肪細胞。同時,肝臟將過剩的醣類與蛋白質,合成為三酸甘油脂。因為三酸甘油脂是非親水性的,需要透過蛋白質才能輸送至細胞。由肝臟產生的脂蛋白轉運成分子,便成達成這個任務。這些脂蛋白就是極低密度膽固醇。 研究發現,導致低密度膽固醇指數改變的原因,是肝臟功能障礙。有下列成因: ˙基因遺傳,很可能在早期發病,沒有疾病或老化的跡象。 ˙因老化而產生 ˙疾病,糖尿病最常見。 肝臟細胞中,低密度膽固醇的蛋白質接受體有問題或缺陷,是低密度膽固醇指數增高的原因。這種缺陷被認為是基因導致;雖然不健康的飲食及生活習慣會促使肝臟的功能障礙,但老化、糖尿病或相關疾病更為常見。低密度膽固醇接收器,主要負責去除血液中的低密度膽固醇。一旦低密度膽固醇接收器綁住低密度膽固醇,便會發出訊號,使身體停止再生產這種壞的膽固醇。損壞的接收卻無法傳達停止生產的訊息,低密度膽固醇因此生產過剩。高飽和脂肪酸的飲食也會減少接收器,影響停止生產指令的傳達。甲狀腺功能過低,雖不常見,也會影響低密度膽固醇指數,因此,也要注意。 肝臟疾病,特別是肝硬化,導致通往肝臟的門靜脈血壓升高;當血液無法順利進入肝臟,門靜脈血管內部壓力升高,有造成破裂的風險。膽固醇的累積也會降低血液流入肝臟,限制血管維護肝臟的功能。高密度膽固醇,能藉由進入肝臟分解與吸收,去除身體過剩的膽固醇;如果患病的肝臟功能降低,也間接影響去除過剩膽固醇的能力。 名詞中英對照 凝血 coagulation 膽汁 bile 膽鹽 bile salt 脂肪酶 lipases 膽紅素 bilirubin 膽色素 pigments 參考資料 1. National Cholesterol Education Program guideline. 2006-2009. 2. Kragenbrink A. University of Washington: Cholesterol lipoproteins and the liver. 2011 3.U.S.National Library of Medicine,NHE:genetics home reference-hypercholesterolemia 2011 |
Copyright © 2018 財團法人中華民國婦癌基金會 All Rights Reserved
會 址:10487臺北市復興北路 178 號 4 樓之 6
聯絡地址:11217臺北市北投區石牌路二段201號中正樓7樓